Por: Adalberto Luque
O herpes-zóster, conhecido popularmente como cobreiro, é uma infecção causada pela reativação do vírus varicela-zóster (VVZ), o mesmo responsável pela catapora. Após a infecção inicial, geralmente na infância, o vírus permanece no organismo em estado de latência nos gânglios nervosos e pode se manifestar novamente ao longo da vida, sobretudo em pessoas mais velhas ou com o sistema imunológico comprometido.
Segundo o Ministério da Saúde, não existem dados oficiais consolidados sobre a incidência da doença no Brasil porque o herpes-zóster não integra a lista de enfermidades de notificação compulsória. Ainda assim, registros do Sistema Único de Saúde (SUS) apontam crescimento nas internações relacionadas à doença: em 2020 foram 3.517, número que chegou a 4.202 em 2023, aumento de 19,5%.

Especialistas apontam que o envelhecimento da população é um dos fatores associados ao aumento dos casos. Como a vacinação contra a catapora começou a ser aplicada em crianças no país apenas na década de 1990, grande parte dos adultos atuais já teve contato com o vírus na infância. Estudos indicam que entre 90% e 95% das pessoas foram infectadas pelo vírus varicela-zóster antes do fim da idade escolar.
Em 2024, a cidade de Piracicaba, distante 200 km de Ribeirão Preto, registrou um grande aumento de casos. Os números mostraram a variação de atendimentos ambulatoriais e hospitalares naquela cidade para casos de herpes-zóster.
Entre 2022 e 2023, houve aumento de 122% no número de casos, saltando de 175 notificações para 390. Entre os vários motivos a desencadearem o problema, o estresse elevado foi uma das causas registradas entre pacientes mais jovens.
Relação com a catapora
A catapora, também chamada de varicela, permanece comum no país. De acordo com o Ministério da Saúde, a estimativa é de cerca de 3 milhões de casos por ano no Brasil. Entre 2006 e 2016, o número de internações por varicela no SUS variou de 4.200 a 12.600 por ano, com maior concentração nas regiões Sudeste e Nordeste.
A maior parte das hospitalizações ocorre em crianças de 1 a 4 anos, seguidas por menores de 1 ano e pelo grupo de 5 a 9 anos. Apesar disso, proporcionalmente os adultos apresentam maior risco de evoluir com complicações, hospitalização e morte.
A introdução da vacina tetra viral — que protege contra sarampo, caxumba, rubéola e varicela — no Calendário Nacional de Vacinação em setembro de 2013 contribuiu para reduzir o número de internações pela doença no SUS.
Dados do Ministério da Saúde mostram que, entre 2012 e 2017, foram notificados 602.136 casos de varicela no país. A região Sul registrou o maior número de notificações, com 199.057 casos (33%), seguida pelo Sudeste, com 189.249 (31,4%). No mesmo período, foram registradas 38.612 internações.
Entre 2012 e 2016, o país contabilizou 649 mortes associadas à varicela, sendo a maior parte entre crianças de 1 a 4 anos.
Sintomas e reativação do vírus
O herpes-zóster ocorre quando o vírus da catapora, que permanece silencioso no organismo após a infecção inicial, é reativado. Isso pode acontecer quando há queda da imunidade, processo mais comum com o envelhecimento, conhecido como imunossenescência.
Além da idade avançada, situações de imunossupressão aumentam o risco de manifestação da doença, como câncer, infecção por HIV, transplantes de órgãos e uso de medicamentos que reduzem a resposta imunológica.
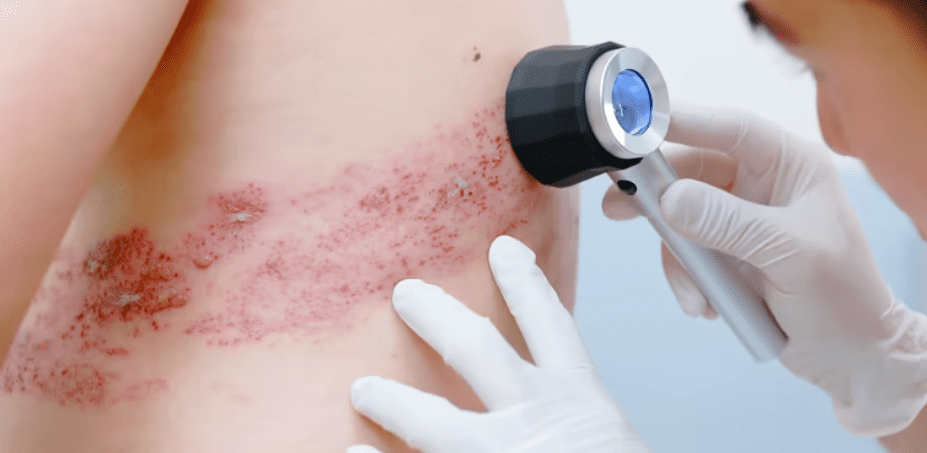
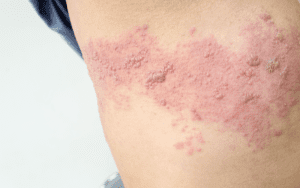
Entre os sintomas mais comuns estão febre, dor de cabeça, mal-estar, dores e sensação de formigamento ou queimação em uma região do corpo. Posteriormente surgem manchas avermelhadas e bolhas com líquido transparente na pele, geralmente concentradas em um lado do corpo, sobretudo no tórax, abdômen ou rosto.
As lesões costumam evoluir para crostas em duas a quatro semanas. Antes do aparecimento das bolhas, é comum que a pessoa apresente dor intensa na região afetada, o que pode dificultar o diagnóstico inicial.
Possíveis complicações
Embora muitas vezes seja uma doença autolimitada, o herpes-zóster pode provocar complicações. A mais comum é a neuralgia pós-herpética, caracterizada por dor persistente por mais de três meses após o desaparecimento das lesões.
Essa condição ocorre com maior frequência em pessoas acima de 60 anos e pode provocar dor intensa e prolongada, interferindo no sono e nas atividades diárias.
Outras complicações incluem infecção bacteriana das lesões na pele, comprometimento ocular — chamado de herpes-zóster oftálmico — e alterações neurológicas. Quando o vírus atinge estruturas do olho, pode causar inflamações e, em casos graves, perda de visão.
Também podem ocorrer complicações como hepatite, pneumonia, disfunções da bexiga e do intestino e aumento do risco de eventos cardiovasculares, como derrame e infarto, especialmente em pacientes mais velhos ou com doenças crônicas.
Diagnóstico e tratamento
Na maioria das situações, o diagnóstico do herpes-zóster é clínico, baseado no histórico do paciente e na observação das lesões características na pele.
O tratamento tem como objetivo reduzir a multiplicação do vírus, controlar a dor e evitar complicações. Medicamentos antivirais, como aciclovir, valaciclovir e fanciclovir, são utilizados para diminuir a duração da doença e a intensidade dos sintomas.
De acordo com especialistas, o tratamento deve ser iniciado preferencialmente até 72 horas após o surgimento das lesões cutâneas. Quando iniciado nesse período, o uso de antivirais reduz significativamente a gravidade do quadro e o risco de neuralgia pós-herpética.
O Ministério da Saúde informa que o SUS oferece acompanhamento clínico e tratamento para pessoas diagnosticadas com herpes-zóster, com foco na redução da gravidade dos sintomas e na prevenção de complicações.
Vacina não incorporada ao SUS
A vacinação é considerada uma das principais estratégias de prevenção da doença. Atualmente, a vacina contra herpes-zóster é indicada para pessoas com mais de 50 anos e para indivíduos imunodeprimidos, mas está disponível apenas na rede privada.
O Ministério da Saúde solicitou à Comissão Nacional de Incorporação de Tecnologias (Conitec) no SUS a análise da inclusão do imunizante no sistema público de saúde. No entanto, a proposta não foi aprovada.
Segundo a pasta, o valor apresentado pela empresa fabricante foi considerado elevado e a oferta de doses insuficiente. A única produtora ofertou cerca de 1,5 milhão de doses por ano para pessoas com mais de 80 anos, quantidade considerada limitada diante do público potencial da vacina.
De acordo com estimativas do ministério, a vacina é indicada para mais de 60 milhões de brasileiros com mais de 50 anos. Para atender toda essa população, o custo poderia chegar a aproximadamente R$ 50 bilhões.
Apesar da decisão da Conitec, o Ministério da Saúde informou que continuará negociando com fabricantes para viabilizar a inclusão da vacina no SUS com oferta em escala adequada e valores compatíveis com a sustentabilidade do sistema público de saúde.
Ribeirão Preto não tem registro de aumento
Como a notificação dos casos de herpes-zóster não é obrigatório, Ribeirão Preto não dispõe de dados que apontem aumento no número de registros ou internações. Todavia, é importante compreender a doença, seus sintomas e como agir em caso de o vírus se manifestar.

Médico infectologista e doutor em Clínica Médica pelo HC-FMRP-USP, Fernando Crivelenti Villar explica que a herpes-zóster é causada pelo mesmo vírus responsável pela catapora. “A herpes-zóster é uma apresentação do vírus da catapora. A primeira vez que a pessoa tem contato com esse vírus é quando desenvolve a catapora, geralmente na infância”, afirma. Segundo ele, após essa primeira infecção, o vírus permanece no organismo. “Ele fica incubado e, por algum motivo, na vida adulta pode voltar a se manifestar como herpes-zóster.”
Segundo Villar, que é médico da Comissão de Controle de Infecção da Secretaria Municipal de Saúde de Ribeirão Preto, embora os casos possam aumentar, a doença raramente exige hospitalização. “Tradicionalmente não é uma doença que requer internação hospitalar. O tratamento é ambulatorial e dificilmente o paciente precisa ser internado”, diz. Ele ressalta que apenas situações muito específicas podem exigir cuidados hospitalares. “Isso pode ocorrer quando há complicações como zóster encefálico ou meningite por zóster, mas esses casos são muito raros.”
O infectologista também destaca que, além da vacinação, algumas medidas de prevenção são indicadas em situações específicas. “Pacientes imunossuprimidos com zóster, como pessoas com HIV ou pacientes oncológicos, podem transmitir o vírus por via respiratória”, explica. Segundo ele, nesses casos são necessárias precauções de contato e respiratórias. “Esses pacientes têm que ficar em precaução respiratória e de contato. Eles não podem ser tocados sem equipamento de proteção individual específico, ou mesmo na própria residência de quem não teve contato com a catapora antes.”
A vacina contra herpes-zóster ainda não está disponível no Sistema Único de Saúde (SUS). “Participamos de uma consulta pública para a padronização dessa vacina no SUS para pessoas com mais de 80 anos”, relata. O parecer foi favorável e existe a possibilidade de que ela seja incorporada futuramente, embora ainda não haja definição sobre quando isso pode acontecer.
Segundo o médico, os grupos mais vulneráveis à reativação do vírus são pessoas com o sistema imunológico comprometido e idosos. “Pacientes com HIV, pessoas com câncer ou que utilizam medicamentos imunobiológicos para tratar doenças autoimunes têm maior risco”, afirma. Ele acrescenta que o envelhecimento também aumenta a suscetibilidade. “Conforme envelhecemos, vamos perdendo naturalmente as nossas defesas e vamos ficando mais suscetíveis à reativação do vírus.”
Os sintomas costumam começar com dor localizada em uma região específica do corpo. “Geralmente é uma dor que respeita a linha média. Se a lesão aparece do lado direito do abdômen, por exemplo, ela não atravessa para o lado esquerdo”, explica. Depois da dor inicial, surgem as lesões. “Primeiro aparecem lesões vesiculares, que são bolhinhas cheias de líquido, e depois elas evoluem para crostas, em casquinhas. Geralmente são muito dolorosas.”
O diagnóstico precoce, segundo ele, é fundamental para evitar complicações. “Quanto antes você entrar com o tratamento preconizado, mais fácil para controlar a doença e menor o risco de uma sequela que a gente chama de neuralgia pós-herpética”, afirma. Essa condição pode causar dor persistente mesmo após o desaparecimento das lesões. “O vírus utiliza o nervo para chegar à superfície da pele. É como se desencapasse o nervo, como um fio desencapado dando choque na pele. E essa dor pode se perpetuar se o paciente não receber um diagnóstico precoce, um tratamento precoce e resolver esse quadro da forma mais rápida possível.”
O tratamento é feito com medicamentos antivirais. “Utilizamos aciclovir ou derivados, como valaciclovir e fanciclovir”, explica. “Quanto mais rápido o diagnóstico, melhor e mais efetivo é o tratamento em relação ao paciente não desenvolver a neuralgia pós-herpética”, conclui Villar.